整形外科について

国民の病気の訴え(主訴)で最も多いのは腰痛、肩こり、関節痛です。(国民生活基礎調査より)つまり、慢性的な痛み(慢性疼痛)をあつかう整形外科治療のニーズは大きいのです。持続する痛みには、
- 組織の損傷による痛み
- 神経の障害や圧迫で起こる痛み
- 心理的・社会的な原因で起こる痛み
が混在し、それぞれが密接に関係しているといわれています。
そのため、治療では、ケガや病気の治療と同時に、痛みを悪化させるストレス因子の把握が重要です。当院では、問診時に患者様の訴えだけでなく、その方の生活状況を詳しく伺うようにしています。誰にでもストレスはあるものですが、ストレスを溜めない環境調整も重要だと考えています。
また、高齢化社会の進行で元気で動けることの重要性はますます増しています。運動機能の低下の原因は患者様により様々ですが、まず診断が重要です。詳細な問診と検査により正確な診断をして、その方に応じた治療プランを作成する必要があります。手術はしないですむならば、しないにこした事はありません。もし手術が必要ならいつどんな症状で必要になるか、術後どうなるか、患者様の不安を軽減して、納得して治療を受けていただくよう努めたいと思います。
保存治療(薬)→手術治療→リハビリテーション→ケア(環境調整)、介護相談まですべてを当院で相談できるようにしています。
- 腰痛
- 肩こり
- 頸部痛
- 頭痛
- 関節痛
- 四肢の腫れ
- 手足のしびれ、手のこわばり
- 打撲
- 捻挫
- 骨折
- キズ
当院の整形外科治療の特徴
当院の整形外科治療の特徴としては、
- 詳細な問診と検査による正確な診断を心掛けています。
- 慢性疼痛にたいする、環境調整もふくめたアプローチ。
- 投薬、リハビリ、手術、環境調整の4つの治療手段のをその方にあわせて組み合わせています。
- 人工関節手術や骨折手術は近隣の基幹病院の開放病床で院長執刀でおこなっています。ばね指や手根管症候群、皮下腫瘍(粉瘤も)切除術など小手術は院内で施行しています。専門的手術は連携しているそれぞれの専門医を紹介いたします。
痛みの治療方針
治療への考え方
患者様と医師では、「治る」ことのとらえ方にギャップがある
「薬を飲んでも、どうせ治らないでしょう」薬が嫌いな人は、よくこう言います。
身体が変形していると言われたが、その変形が元に戻る。走れなかった人が、昔のように1000メートル走れるようになる…。この人たちが言っている「治る」には、こうしたイメージがあるようです。レントゲンをみて変形している部分を説明すると「変形」は薬ではどうせ治らないでしょう?という意味です。「若い頃の自分は取り戻せない」ということです。
では、私たち医師の考える「治る」とはどういうことでしょうか?「治っている状態」は痛みが取れる、日常生活が普通に送れる、生活に障害がない…。私たちは、こうした意味合いで「治る」を使っています。
患者様が先のようなイメージで「治る」をとらえている限り、患者様にとって「治る」ことはありません。
実際、身体の変形が若いころにもどることはありません。たとえ手術して、削ったり人工的に足したりしても、若いころの元の骨にもどることはないのです。虫歯で欠けた歯が再生しないのと同じです。
このとらえ方の違いから、患者様は「治らない、治らない」と言いますし、それを不満に思っている患者様も少なくありません。結局、「身体の変形はどうせ治らないから」と、治療機会を逃してしまうことになります。
身体に変形があっても、普通に仕事をし、普通に日常生活をすごすことはできます。そうした生活が送れる限り、病気ということにはなりません。例えば90歳の背中をまるめて歩いているおばあさんでも元気にあるいて楽しくしゃべっていれば、痛みはあまりない方もおおいです。そのおばあさんは自分の状態を「病気」「治っていない」と感じているでしょうか?そうではありませんね。
患者様には、ここをまず分かっていただきたいと思います。私は、そうしたことを患者様に説明してから治療に入ります。
大学病院などの基幹病院と診療所の治療は、どこが違う?
大学病院や大きな総合病院と開業医には、医療機関としての性格の違いがあります。その違いについても、知っていただきたいと思います。
「最初から、大学病院や大きな総合病院に相談しよう。そこなら、最新の治療が受けられるだろう」
多くの人はこう思っていますが、実はそうではありません。
今の医療システムは医療政策により医療施設の役割分担がなされています。基幹病院は大きな手術や最先端の治療をうけることができます。一方かかりつけ医=診療所では、保険診療内で、スタンダードの治療や手術以外の治療をうけることができます。大きな誤解は手術は最後の手段、最良の手段と誤解されていることです。
実は手術は治療手段のひとつにすぎず、薬剤の治療、リハビリテーション、あるいは患者様の環境改善いわゆるケア治療を組み合わせることにより、よりよい治療を提供できます。強調したいのは最新の医療=最善の医療ではないことです。ひとりひとりの患者様にあわせて、さまざまな治療手段を組み合わせて最善の治療となるのです。このような組み合わせ、すなわち治療コーディネートができるのが良い医療と考えています。ですから大きな病院で提供される医療は治療計画のほんの一部であることが多いのです。
大事なことは治療コーディネートを親身になって考えてくれる、その患者様に最善の治療計画を考えてくれるドクターを選ぶのが重要です。私はそのようなかかりつけドクターになりたいし、専門外の疾病を専門科に紹介するときも、そのような考え方をしていただけるドクターに紹介します。ただし親身になって考えることと専門的な治療の手段を持っていることとは別の話です。
何でも相談できて、親身になって考えてくれる先生⸺。患者様にとり、こうした先生はありがたいものです。ただその先生が治療の手段をあまり持っていなければ、そこではよくならないわけですから他の医療機関に紹介してもらうことになります。
自分の持っていない技術が必要と分かれば、適切な医師なり医療機関に紹介するマネジメント能力も非常に重要です。
その患者様が最善の治療を行ったとして、そこからどういうふうにすれば元の生活に戻ってこられるか…。
かかりつけ医は、ここを考えなければいけないのです。
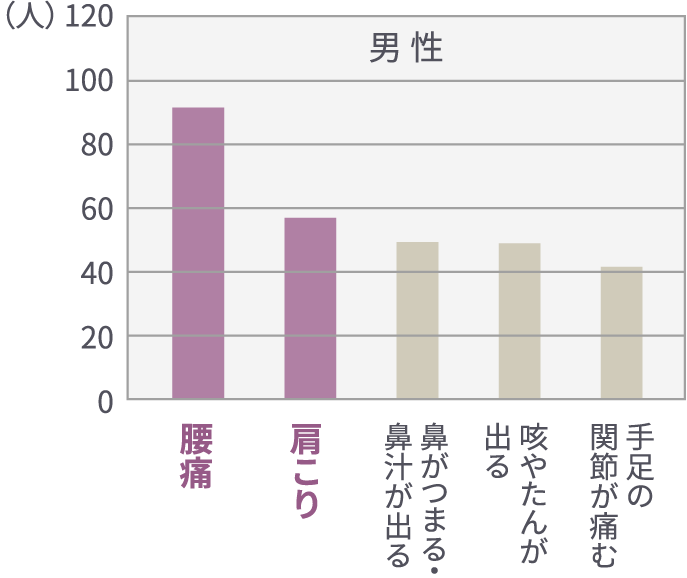
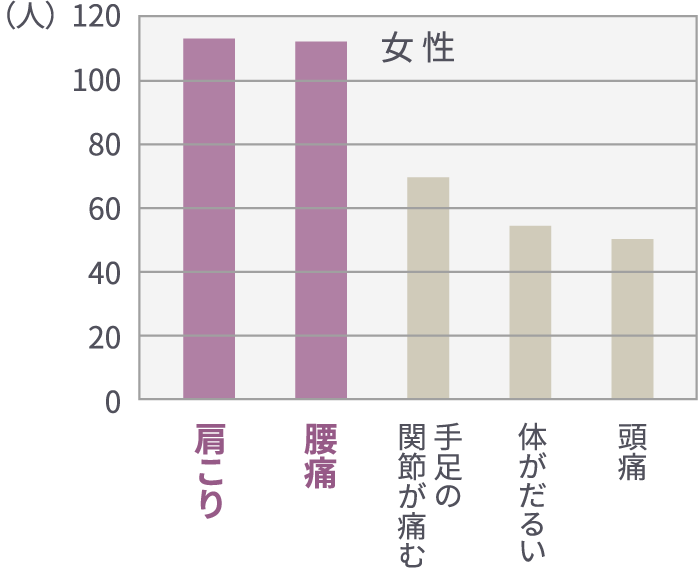
(厚生労働省平成28年
国民生活基礎調査の概況より)
整形外科よくあるQ&A
膝の水を抜くと、癖になる?
「膝の水を抜くと、癖になるって聞きました。本当ですか?」
患者様から、よく受ける質問です。水のたまる場所は膝のお皿の上下、膝の裏です。この水の正体は関節液で、関節液は潤滑油の働きをします。たまった水は一般的に注射器で抜き、ヒアルロン酸などの薬剤を注射することもあります。
では、なぜ膝に水がたまるのでしょうか?関節液は、関節のなかの滑膜という組織で作られています。普通は数㏄といったわずかな量ですが、関節に炎症をおこすと関節液が過剰につくられて関節包(関節をつつんでいる袋)に貯留します。
膝にたまった水には、炎症を起こす物質が含まれています。放置しておくと、痛みや炎症を大きくしてしまうケースもあります。ですから炎症状態がつづいていると関節液(水)が溜まりつづけます。水を抜くとくせになるのではなく、炎症状態が良くなっていないので関節液がたまりつづけるのです。炎症状態を治療すれば水はたまらなくなります。そこで、患者様の質問への答えです。
「水を抜いても癖にはなりません。きちんと対処(治療)して炎症がおさまれば、水がたまることはなくなります 。」
湿布は冷やしたり、温めたりするだけではなく、立派な薬です

よく受ける質問の第2は、湿布です。
「湿布は冷やしたり、温めたりするために使うんですよね?」こう思っている人が多いでしょうが、違います。
薬の投与法には、三つあります。飲み薬、注射、それに湿布などの貼付薬です。
飲み薬は口から入り消化管から血中に入り、ターゲットとする臓器にいきます。注射は、ターゲットの臓器に成分をダイレクトに届けます。もう一つが貼付剤で、湿布には痛み止めの成分が入っています。その成分が皮膚から浸透することで、効果が出ます。貼り薬も、立派な薬なのです。
湿布には、貼った感じで感覚的に楽になる効果も大きいです。
湿布を処方されたら、きちんと使ってください。その効果も計算に入れて治療したいものです。
